2021.07.06
レポート
国内ヘルスケアサービス動向とPHR利活用について
JIPDEC 電子情報利活用研究部 主査 上河辺 康子
1.ヘルスケアサービスと個人情報
1.1 健康と個人
健康は、個人の問題であると同時に社会の問題である。世界保健機関(WHO)憲章(1948年)は、“Health is a state of complete physical, mental and social well-being and not merely the absence of disease or infirmity.(健康とは肉体的、精神的及び社会的に完全に良好な状態(well-being)であり、単に疾病又は病弱の存在しないことではない。)”とし、健康と社会との関係に言及している。超高齢社会である日本においては、社会保障費の給付が増大し、社会保障制度の維持と発展は、政策上の大きな課題である。このため、健康は、医療、介護などの社会的な課題と共に語られることも多い。
健康を個人の問題として捉える場合、個人の健康に対する関心は高いと考えられる。内閣府の調査によれば、悩みや不安を感じている人(n=3,469人)は、その内容として「老後の生活設計について」(56.7%)に次いで、「自分の健康について」(54.2%)、「家族の健康について」(42.4%)を上位に挙げている(複数回答)。このような個人の健康についての悩みや不安に対し、自らの健康状態を把握することは有用であると考えられる。日本においては、医療保険者、事業主、市町村が健診等を実施することが法令で定められており、個人が健診等を利用して健康状態を把握するための環境は整備されている。厚生労働省「令和元年国民生活基礎調査」によれば、20歳以上の者(入院者を除く)の69.6%、40歳~74歳の者では73.3%が、過去1年間に健診(健康診断や健康診査)や人間ドックを受診している。また、個人が健診等を利用しない理由も、健康の状態を把握するための環境整備(整備が不十分で利用しづらい等)以外のところにあると考えられる。前述の厚生労働省の調査では、「健診等を受けなかった理由(複数回答、20歳以上n=28,701)」の上位3位は、「心配な時はいつでも医療機関を受診できるから」(34.9%)、「時間がとれなかったから」(22.0%)、「めんどうだから」(19.5%)である。また、上位2件は回答者の年代により割合が異なる。「心配な時はいつでも医療機関を受診できるから」は70歳以上の回答者では50%を超える。また、25歳から44歳の回答者では、「心配な時はいつでも医療機関を受診できるから」よりも、「費用がかかるから」を選択した割合が高い。「時間がとれなかったから」は、30歳から59歳の回答者で30%を超え、特に40代の回答者では40%を超える。一方、「めんどうだから」は、20歳から69歳の広い年代で20%台の回答がある。また、「健康状態に自信があり、必要性を感じないから」(全体7.6%)は、20代では12.9%、20代を除く各年代で10%以下に留まる。
個人における健康の問題は、健康に不安を感じ又健康状態に自信がないにも関わらず、時間がとれない、めんどうなどの理由や、日本における医療機関へのアクセスのしやすさ(フリーアクセス制度)や医療費の一部自己負担を背景に、後回しにされている可能性がある。
1.2 ヘルスケアサービスとPHR
社会保障に拠らず、個人が健康に対して抱える不安等を解消し、健康保持や介護予防につながり得る取組みとして、個人や企業によるヘルスケアサービスの利用がある。ヘルスケアサービスのサービス対象は、サービスの利用者本人(B to C)や、企業、保険者、自治体に所属する従業者、組合員、住民等(B to B to C)が考えられる。経済産業省がヘルスケア産業の業界団体ガイドライン策定のための指針として策定した「ヘルスケアサービスガイドライン等のあり方」では、ヘルスケアサービスは「健康の保持及び増進、介護予防を通じた健康寿命の延伸に資する商品の生産若しくは販売又は役務をいう。(ただし、個別法による許認可等が必要な商品や役務等を除く。)」と定義され、B to B to Cのうち、企業、保険者、自治体にサービスを提供するB to B事業者を「仲介者」1と位置付けている。
個人(サービス利用者本人、従業者、組合員、住民等)に対するサービス提供形態は、ウェアラブルデバイスや、スマートフォンのアプリを通じて個人の健康の状態を示すバイタルデータ(体重、活動量、心拍数、血圧、睡眠時間 等)を収集し、これを基にサービス(バイタルデータ変化による効果測定、行動変容を促す商品・サービスの開発 等)が多い。このようなヘルスケアサービスの提供のために取得、蓄積する情報は、健康に関する個人情報に含まれると考えられる。
PHR(Personal Health Record)は、健康に関する個人情報を、生涯にわたり本人が電子的に閲覧し管理することにより、本人の健康に関する意思決定に資する仕組み又は仕組みを通じて管理されるデータである。PHRを実現するにあたっては、医療・介護機関、行政、保険者等の組織がそれぞれ蓄積している情報が、本人と電子的に共有される必要がある。更に、これらの機関等は、転居、就職、転職等の本人のライフイベントに伴い変更されるため、各機関や自治体間等での電子的な共有も求められる。このためPHRの実現は、医療機関における医療情報システム、電子カルテシステムの導入等のEHR(Electronic Health Record)や、複数の機関間の医療情報連携を実現するHIE(Healthcare Information Exchange)の整備が前提となる 。
ヘルスケアサービスの提供のために取得、蓄積する情報は、PHRの実現に資する情報と考えられる。PHRの実現を通じて個人が自ら健康と向き合い健康の維持や増進を図ることは、超高齢化社会の日本において、QOL(Quality Of Life)の向上と社会保障制度の維持の双方に有用である。
このため、今回は、日本における①PHR実現に向けた環境整備の状況と②ヘルスケアサービスの状況について、独自に調査した。①では、日本における環境整備の現況を明らかにするため、日本のPHR政策を概観するとともに、先行するデンマークとの比較を試みた。②では、ヘルスケアサービスのうち、情報通信技術の高度化を背景に注目されるバイタルデータ等に基づくサービスを中心に現況を概観した。
1 「地域包括ケアシステム関係団体や関係事業者、企業、健康経営に取り組む企業等(以下「仲介者」という。)を介して事業者のヘルスケアサービスが利用者に提供される場合(いわゆる B-B-C)があるが、上記のヘルスケア産業の現状を鑑みれば、特に、業界団体や事業者と仲介者との間(いわゆる B-B)における望ましい流通構造の構築が必要である。」(経済産業省「ヘルスケアサービスガイドライン等のあり方」より引用)
2.PHR実現に向けた環境整備の状況
2.1 日本におけるPHR政策
PHRに関する政府の取組みは、既に2000年代から開始されている2が、ここでは、日本における政策の推移を、直近5年を目安に示す。
2 例えば、「IT新改革戦略 政策パッケージ」(2007年4月5日、IT戦略本部決定、URLは調査時点)は、重点的な取組みの一つに「国民の健康情報を大切に活用する情報基盤の実現」を含み、健康情報のデータ形式や提供ルールの検討やネットワーク基盤の構築に言及している。
これは、EHR及びHIE構築のための施策と考えられる。
(1)健康・医療戦略
2014年7月22日に閣議決定された「健康・医療戦略」では、医療分野の研究開発、新産業創出、教育の振興・人材確保のための各施策に加えて、「世界最先端の医療の実現のための医療・介護・健康に関するデジタル化・ICT化に関する施策」を挙げ、施策の内訳として、①医療・介護・健康分野のデジタル基盤の構築、②医療・介護・健康分野のデジタル基盤の利活用、③医療・介護・健康分野の現場の高度なデジタル化、④医療情報・個人情報の利活用に関する制度を掲げており、特に④では、医療等分野におけるマイナンバーなどの番号制度基盤の活用や医療情報の取扱いのルール等を策定することとしている。この「健康・医療戦略」に先立ち、わが国の成長戦略においても、国民の健康寿命の延伸のための施策として、医療等の情報の連携、利活用を含む医療、介護のICT化を施策に掲げており3、これらはEHR、HIE及びPHRの実現に向けた施策といえる。
その後、「健康・医療戦略」は、対象期間(2014年から2018年の5年間)の中間年度に行われた見直しにより2017年2月に一部変更され、PHRについてより明確に追記4されるとともに、デジタル化・ICT化に関する施策も「オールジャパンでの医療等データ利活用基盤構築・ICT利活用推進に関する施策」として見直し、加筆された。施策のうち「④医療情報・個人情報の利活用に関する制度」では、マイナンバー制度の基盤を活用する方針について変更はなかった。
「健康・医療戦略」の2018年度までの5年間の成果としては、先ず医療分野の研究開発に資するための匿名加工医療情報に関する法律(次世代医療基盤法、2017年5月12日公布、2018年5月11日施行)が挙げられるが、前述の「④医療情報・個人情報の利活用に関する制度」についての実行状況としては、厚生労働省「医療等分野情報連携基盤検討会」での検討や、「全国的な保健医療情報ネットワーク」の構築に向けた実証実験の実施が挙げられている(「健康・医療戦略の実行状況と今後の取組方針2019」(2020年6月20日健康・医療戦略推進本部決定))。
直近の「健康・医療戦略」(2020年3月21日閣議決定、2021年4月9日一部変更)においても、患者本人や全国の医療機関等で、レセプトに基づく患者の保健医療情報を確認できる仕組みの稼働や、公的保険外のヘルスケア産業の促進など、引き続き、PHRの実現に向けた環境整備につながる政策が盛り込まれている。
3 「日本再興戦略 -JAPAN is BACK-」(2013年6月14日閣議決定)では医療・介護情報の電子化の促進と医療情報の利活用推進と番号制度導入、「日本再興戦略改訂2014 -未来への挑戦-」(2014年6月24日)では、①健康・医療分野におけるICT化に係る基盤整備、②電子処方箋の実現、③医療情報連携ネットワークの普及促進、地域包括ケアに関わる多様な主体の情報共有・連携の推進等、④革新的医薬品開発に資するシミュレーション技術の更なる高度化を掲げている。
4 「今後、医療分野のICT化、医療等IDの導入等により、個人ごとにデータを統合し、誕生から死までの包括的なパーソナル・ヘルス・レコード(PHR:Personal Health Record)を収集・活用することが可能になると見込まれる。こうしたデータを基に保健医療の専門職が適切な段階で適切な予防策を講じることができるようになれば、健康寿命は更に延伸する。PHRの実現、すなわち健康・医療・介護に分散している情報を個人単位として統合する際には、健康か病気かという二分論ではなく健康と病気を連続的に捉える「未病」の考え方などが重要になると予想される。その際には、健康・医療関連の社会制度も変革が求められ、その流れの中で、新しいヘルスケア産業が創出されるなどの動きも期待される。」(「健康・医療戦略」(2014年7月22日閣議決定、2017年2月17日一部変更)pp.4~5より引用)
(2)成長戦略
日本の成長戦略(日本再興戦略(2013~2016)、未来投資戦略(2017、2018)及び成長戦略(2019~))では、PHRについて、少しずつ意味を変えながら施策の中で言及している。
「日本再興戦略2016-第4次産業革命に向けて-」(2016年6月2日閣議決定)および「未来投資戦略2017-Society 5.0の実現に向けた改革-」(2017年6月9日閣議決定)では、本人が、生涯にわたる医療等の情報を経年的に把握できる仕組みであるとされている5。
「未来投資戦略2018─ 「Society 5.0」「データ駆動型社会」への変革─」(2018年6月15日)では、個人にあった健康・医療・介護サービス提供の基盤となるデータ利活用の推進として、①オンライン資格確認の仕組み、②医療機関等における健康・医療情報の連携・活用、③介護分野における多職種の介護情報の連携・活用、④PHRの構築が挙げられ、PHRが施策項目の一つに加えられた。ここでは、PHRは「個人の健康状態や服薬履歴等を本人や家族が把握、日常生活改善や健康増進につなげるための仕組みであるPHR(Personal Health Record)」とされ、PHRの範囲と目的は、医療にとどまらず、健康の維持や増進が含まれることが示された。その後、「成長戦略フォローアップ」(2019年6月21日閣議決定)においても、PHRの構築は施策項目の一つとして引き継がれた。
更に「成長戦略フォローアップ」(2020年7月17日閣議決定)は、「個人の健診や服薬履歴等を本人や家族が一元的に把握し、日常生活改善や必要に応じた受診、医療現場での正確なコミュニケーションに役立てるため、PHR(Personal Health Record)を引き続き推進する。」とされた。ここでは、健康状態を把握するための仕組みは、市町村、医療保険者、事業主などが行う健診に集約されるとともに、把握した情報の活用場面として、受診、医療現場が明記された。
更に、「成長戦略フォローアップ」(2021年6月18日閣議決定)においても、重要分野における取組みの一つとして、引き続きPHRを推進することを挙げている。
5 「患者本人が自らの生涯にわたる医療等の情報を経年的に把握できる仕組み(Personal Health Record(PHR))」(「日本再興戦略2016-第4次産業革命に向けて-」(2016年6月2日閣議決定)より引用)、「生涯にわたる医療等の情報を、本人が経年的に把握できる仕組みであるPHR(Personal Health Record)」(「未来投資戦略2017-Society 5.0の実現に向けた改革-」(2017年6月9日閣議決定)より引用)
(3)経済財政運営と改革の基本方針
内閣府の経済財政政策では、政府が運用するオンラインサービスとして2017年より運用を開始したマイナポータルを通じたPHRの運用の具体的な工程に言及している。「経済財政運営と改革の基本方針2018~少子高齢化の克服による持続的な成長経路の実現~(2018年6月15日閣議決定)」では、EHRについて「個人の健診・診療・投薬情報が医療機関等の間で共有できる全国的な保健医療情報ネットワークについて、2020年度からの本格稼働を目指す。」とし、また「PHR(Personal Health Record)について、2020年度より、マイナポータル(個人向け行政ポータルサイト)を通じて本人等へのデータの本格的な提供を目指す。」としている。
「経済財政運営と改革の基本方針2019~『令和』新時代:『Society 5.0』への挑戦~」(2019年6月21日閣議決定)では、「生まれてから学校、職場など生涯にわたる健診・検診情報の予防等への分析・活用を進めるため、マイナポータルを活用するPHRとの関係も含めて対応を整理し、健診・検診情報を2022年度を目途に標準化された形でデジタル化し蓄積する方策をも含め、2020年夏までに工程化する。」とされている。「経済財政運営と改革の基本方針2020~危機の克服、そして新しい未来へ~」では、「マイナンバー制度の抜本的改善」としてPHRに言及6、ここでは、PHRは「生まれてから学校、職場など生涯にわたる個人の健康等情報をマイナポータル等を用いて電子記録として本人や家族が正確に把握するための仕組み」7とされている。PHRの構築は、健康・医療戦略や成長戦略においてマイナンバー制度の基盤の活用が推進されてきたが、「経済財政運営と改革の基本方針2020」では、日本の政策上、PHRがマイナポータルを通じて情報を把握する仕組みであることがより具体的に示唆された。
6 「関係府省庁は、PHRの拡充を図るため、2021年に必要な法制上の対応を行い、2022年を目途に、マイナンバーカードを活用して、生まれてから職場等、生涯にわたる健康データを一覧性をもって提供できるよう取り組むとともに、当該データの医療・介護研究等への活用の在り方について検討する。」(「経済財政運営と改革の基本方針2020~危機の克服、そして新しい未来へ~」p.16より引用)
7 「経済財政運営と改革の基本方針2020」(2020年7月17日閣議決定) 脚注32より引用。
(4)国民・患者視点に立ったPHRの検討における留意事項
政府の政策に基づき、厚生労働省、総務省、経済産業省等の関係府省もPHR構築に向けた取組みを実施してきた。このうち厚生労働省は、2014年より「医療等分野における番号制度活用等に関する研究会」において、個人の医療等分野の情報の共有・収集・連結を安全かつ効率的に行うための識別子(医療等分野における識別子)の仕組みを検討し、マイナンバー制度のインフラと医療保険の既存のインフラを組み合わせた医療保険のオンライン資格確認を導入することとした。また、厚生労働省は、2017年1月に「データヘルス改革推進本部」を設置し、健康・医療・介護のICTインフラの2020年本格稼働に向けた工程表を示した。この経緯を踏まえ、2018年3月設置の「医療等分野情報連携基盤検討会」では、医療等分野における識別子の仕組みを整理するとともに、4つの課題(①医療情報システムの安全管理ガイドライン改定、②電子カルテの標準化、③保健医療情報を全国の医療機関等で確認できる仕組みの構築等、④PHRの推進のための包括的な検討)について2020年度以降も取り組むこととされ、このうち④PHRの推進のための包括的な検討は、「国民の健康づくりに向けたPHRの推進に関する検討会」を設置し検討することとされた。
国民の健康づくりに向けたPHRの推進に関する検討会」は、児童生徒等の健康診断情報の利活用に取り組む文部科学省、クラウドやスマートフォンの普及を背景にアプリを通じて個人の医療・健康情報を時系列で収集・活用するPHRサービスモデルの開発及び普及展開を進める総務省、ヘルスケアIT分野への民間投資活性化に取り組む経済産業省、マイナポータルを担当する内閣府番号制度推進室が参加の上で、2019年9月より検討を実施し、2019年11月に「国民・患者視点に立ったPHRの検討における留意事項~PHRにおける健診(検診)情報等の取扱いについて~」を取りまとめた。本留意事項では、PHRの利用目的を、①個人の日常生活習慣の改善等の健康的な行動の醸成、②効果的・効率的な医療等の提供、③公衆衛生施策や保健事業の実効性向上、災害等の緊急時の利用、④保健医療分野の研究と想定し、まずは利用目的①のため、健診情報等を活用できるよう整備するとしている。
(5)新たな日常にも対応したデータヘルスの集中改革プラン
「新たな日常にも対応したデータヘルスの集中改革プラン」(2020年7月30日、厚生労働省データヘルス改革推進本部)は、全国で医療情報を確認できる仕組みの拡大(ACTION1)、電子処方箋の仕組みの構築(ACTION2)、自身の保健医療情報を活用できる仕組みの拡大(ACTION3)の3つのACTIONを、今後2年間で集中的に実行するとしている。このうちACTION3では、自治体、保険者、事業主、学校が持つ健診等の情報を、マイナポータルとのAPI連携等を通じて、本人が、スマートフォン等で閲覧し、本人の同意の上で、医療専門職との共有や民間PHRサービスの活用が可能になるとしている8。また、個人が、健診等の情報や薬剤情報を含む医療情報を閲覧するほか、民間PHR事業者や健康増進サービス提供事業者によるサービスを通じて情報を利活用するとされている。ACTION3は、ACTION1及びACTION2を通じたEHR、HIEの構築が前提であり、また、マイナポータルには、マイナンバーカードに搭載される公的個人認証サービスの電子証明書によりログインするため、マイナンバーカードの普及も前提となる。日本におけるマイナンバー制度の状況は、2.2(1)共通番号制度の②項で述べる。
8 予防接種歴は2017年11月、乳幼児健診情報は2020年6月より提供が開始されている。
(6)民間PHR事業者による健診等情報の取扱いに関する基本的指針
2021年4月、総務省、厚生労働省及び経済産業省の3省より「民間PHR事業者による健診等情報の取扱いに関する基本的指針」が公表された9。厚生労働省における「医療等分野情報連携基盤検討会」や「国民の健康づくりに向けたPHRの推進に関する検討会」における検討課題は、2020年3月以降「健康・医療・介護情報利活用検討会」において検討され、民間事業者がPHRサービスを提供するためのルール整備は、同検討会健診等情報利活用ワーキンググループ民間利活用作業班において3省共同で進められた。
「民間PHR事業者による健診等情報の取扱いに関する基本的指針」(以下「基本的指針」)が対象とする情報は、個人情報の保護に関する法律(以下、「個人情報保護法」)が定める要配慮個人情報のうちの健診等情報(個人がマイナポータルAPI等を活用して入手可能な健康診断等の情報/医療機関等から個人に提供され個人が自ら入力する情報/個人が自ら測定又は記録を行うものであって、医療機関等に提供する情報とされている。基本的指針は、健診等情報を取り扱うPHRサービスを提供する民間事業者が遵守すべき事項を示す。基本的指針は、個人情報保護法の要求事項を含めて記載され、指針に記載がない事項は個人情報保護委員会が示す各種ガイドライン等を参照することとされ、医療機関等から医療情報を受領する事業者は、「医療情報を取り扱う情報システム・サービスの提供事業者における安全管理ガイドライン」(2020年8月総務省、経済産業省)の遵守が求められることを示すなど、既存の個人情報保護ルールとの関係を明示している。
一方、個人が自ら日々計測するバイタルデータや健康情報等のみを取り扱う事業者、専ら研究開発の推進等を目的として利用される健診等情報又は匿名加工情報のみを取り扱う事業者は、基本的指針の対象外である。バイタルデータや健康情報に関するサービスを利用する個人にとっては、自ら日々計測するバイタルデータ等の取扱いについても、健診等情報同様に安心・安全にサービスを利用できる環境が重要と考えられる。「健康・医療戦略の実行状況と今後の取組方針2021」(2021年6月22日健康・医療戦略推進本部決定)では、実行状況の一つとして基本的指針の取りまとめを挙げたうえで、今後はPHRサービスのより高いサービス水準を目指すガイドライン策定支援、PHR事業者の業界団体の設立や当該ガイドラインを踏まえたサービス提供を認証する仕組みの整備等に向けた必要な支援を行うとしている。このような支援を通じて、今後、現状は基本的指針の対象外とされる部分も含めて、サービスを提供する民間事業者における何らかのルールやガイドライン、第三者認証のための仕組み等が示されることが望ましい。
また、基本的指針を通じたPHRサービスの推進は、行政サービスのオンライン化を含むデジタル化社会推進のための施策の一つでもある。「デジタル社会の実現に向けた重点計画」(2021年6月18日閣議決定)では、健康・医療・介護等データの流通・利活用環境の実現のためのKPIとして、基本的指針を遵守し、マイナポータルAPI連携が認められた事業者数を挙げている。
9 厚生労働省プレスリリース『「民間PHR事業者による健診等情報の取扱いに関する基本的指針」及び「民間利活用作業班報告書」を取りまとめました』(2021年4月23日)
2.2 デンマークとの比較
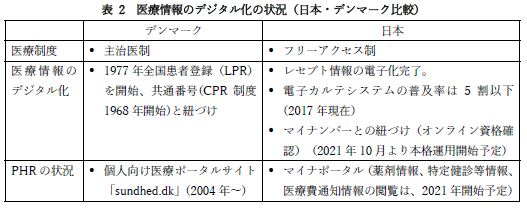
デンマークは、日本に先行して、共通番号制度を通じた行政サービスのオンライン化を進めてきた。デンマークと比して、日本におけるPHR構築に向けた基盤整備はまだ途上であるといえる。ここでは、PHR構築に向けた基盤整備の状況として、デンマークと日本の共通番号制度および医療情報システムおよびその背景にある医療制度を概略する。
(1)共通番号制度
①デンマーク
デンマークにおいては、1924年に出生、氏名、結婚、死亡等についてすべての住民を登録する法律が成立、更に1968年にCPR制度(中央個⼈登録・社会保障番号制度)が成立し、すべての住民に個人番号が割り振られた。CPRは、1970年に導入された源泉所得税制度など行政サービスで利用され、デンマークの電子政府化の進展に貢献した。
デンマークは、2001年以降、“Digitaliseringsstrategien 2016-2020(英:Digital Strategy 2016-2020)” まで5回にわたり電子政府戦略を発表し、2011年には財務省下にデジタル庁を設置して、電子政府化に取り組んできた。この間、多くの行政サービスのオンライン化(公的な給付金等の受取システム「NemKonto」(2004年~)、個人向け医療ポータルサイト「Sundhed.dk」(2004年~)、行政手続きポータルサイト「Borger.dk」(2007年~)、企業向けポータルサイト「Virk.dk」(2007年~)、公的機関からの通知を電子的に受け取る「Digital Post」(企業は2013年、個人は2014年より義務付け))が実現した。これらの行政サービスは、CPRに紐づいた公的電子認証サービス「NemID」(2007年~)により認証の上で、利用される。「NemID」は、デンマーク統計局の調査によれば、2020年はデンマークの人口の10人に9人が利用している。
これらのサービス10は適宜バージョンアップが図られ、例えば、「NemID」は2021年中にEUのeIDAS規則に対応した「MitID」に移行、「Digital Post」も2021年に改良される。
②日本
「平成22年度税制改正大綱」(2009年12月22日閣議決定)は、社会保障制度の効率化と所得税の公平性を担保するための環境整備のため、社会保障・税共通の番号制度の導入を進めるとしている。これを踏まえ政府・与党における検討が進められ、翌年の「社会保障改革の推進について」(2010年12月14日閣議決定)では、翌年1月を目途に基本方針を取りまとめ、来秋以降可能な限り早期に関連法案を国会に提出できるよう取り組むこととされた。関連法案は、第180回通常国会(2012年)提出、第183回通常国会(2013年)再提出を経て、2013年5月24日に可決、成立し、2013年5月31日に公布された。
2015年10月以降に住民票を有する者に12桁のマイナンバー(個人番号)が通知され、2016年1月より、本人の申請によるマイナンバーカードの交付が開始された。マイナンバーカードには、住民票のある市区町村役場で手続きを行うことにより、公的個人認証サービスを格納することができる。2017年11月に、行政手続きのオンライン窓口であるマイナポータルの本格運用が開始された。マイナポータルへのログインには、公的個人認証サービスの電子証明書が必要である。
マイナポータルの主な機能は、「民間送達サービスとの連携」(行政機関や民間企業等からのお知らせなどを民間の送達サービスを活用して受け取る)、「公金決済サービス」(マイナポータルのお知らせからネットバンキング(ペイジー)やクレジットカードでの公金決済が可能)、「自己情報表示(あなたの情報)」(行政機関等が保有するあなたの個人情報を検索して確認する)、「お知らせ」(行政機関等から配信されるお知らせを受信する)、「サービス検索・電子申請機能(ぴったりサービス)」、子育てに関するサービスの検索やオンライン申請(子育てワンストップサービス)、「情報提供等記録表示(やりとり履歴)」(自身の個人情報を、行政機関同士がやりとりした履歴を確認する)、「もっとつながる(外部サイト)」(e-Tax等の外部サイトを登録することで、マイナポータルから外部サイトへのログインが可能になる)等である。また、現在マイナンバーカードを健康保険証として利用すること(オンライン資格確認)が可能になりつつあり、2021年10月より本格運用開始予定とされている。更に、特定健診は2021年10月までに順次、薬剤情報は2021年10月より、医療費通知情報は2021年11月より、マイナポータルからの閲覧が開始される予定である(2021年4月時点)。また、運転免許証とマイナンバーカードの一体化は、2024年度末までに実現することとされている。
「デジタル社会の実現に向けた改革の基本方針」(2020年12月25日閣議決定)では、新たにデジタル庁を設置し、行政サービスを抜本的に向上させることとしており、この一環としてマイナンバーカード普及に向けた施策も加速した。マイナンバーカードの人口に対する交付枚数率は、2017年12月1日時点で10.2%、2020年1月20日時点で15.0%と伸び悩んでいたが、2020年9月に発足した菅内閣では重要政策の一つに行政のデジタル化を掲げ、2020年11月よりマイナンバーカードのQRコード付き交付申請書を順次送付する等の措置を講じ、2021年6月1日時点で31.8%まで上昇した。
10 デンマークデジタル庁ホームページ“it-loesninger”にて、本項で紹介した各サービスの動向等が掲載されている。

(2)医療制度および医療情報システム
①デンマーク
デンマークにおける医療供給は主治医制である。国民は主治医(GP:General Practitioner)を登録する。GPは一次医療を担い、必要に応じて公立病院、専門医等を紹介する。医療機関(GP、公立病院、専門医等)は、国内5つの地域毎に管理されている。医療費は税金を財源とし、原則自己負担はないが、医療の一部(歯科、物理療法等)は、自己負担となる。
医療情報システムとしては、1977年に全国患者登録(LPR11)が開始され、CPRと紐づけて医療データを収集してきた。1980年代末よりネットワーク化に向けた試験等が開始され、1994年から1996年にかけて通信規格の開発のためにMedCom1プロジェクトが開始された。非営利団体としてのMedComも1994年に設立され、MedCom1以降も、期間と目的を定めてプロジェクトが実行されてきた。現在は2021年及び2022年を対象期間としたMedCom12に取り組んでいる。この取組みを通じてGP、病院、薬局とのやり取りも電子化され、更に、個人向け医療ポータルサイト「Sundhed.dk」により、患者が病院での治療について医師や医療機関が登録したLPRを、患者自身がインターネットを通じて閲覧することができる 。また、投薬情報は、患者本人や医療関係者が閲覧することができる 。
②日本
日本における医療供給はフリーアクセス制である。医療機関は、原則として患者自身が適宜必要に応じて選択し、主治医登録の義務はない。患者は、居住地域に拠らず、医療機関、医師を選択可能である。医療費は、公的医療保険制度により、患者の一部自己負担である。財源は、保険料、公費、患者の自己負担による。自己負担割合は、患者の年齢と所得により異なる。
医療情報システムに関しては、1999年4月厚生省(当時)通知「診療録等の電子媒体による保存について」、2002年3月通知「診療録等の保存を行う場所について」により、医師が作成する診療録等を電子媒体により保存することが認められ、保存、外部保存の基準が設けられた。これらの通知においては、基準は「診療録等の情報活用を行うに際しての基準ではない」とされている。
2003年6月に、厚生労働省は「医療情報ネットワーク基盤検討会」を設置して医療情報の電子化について検討し、2004年9月に最終報告書を取りまとめた。最終報告書は、医療施設間のネットワーク化を促進することのメリットとして「国民にとっては、他の医療施設へ紹介される際の負担が軽減したり、自宅から自分の電子カルテを安全に閲覧することが可能となったり、医療施設にとっては、自施設の患者の診断治療等に関する助言を他施設の専門医等から円滑に得ることが可能となる」、「投薬や検査の不要な重複を防止したり、体質等により投与してはいけない薬の情報を共有したり、円滑に外来受診や入院の予約を行うことなどがあり、安全性、患者サービスの質、利便性等が向上する」、「今後の医療の情報化の発展に伴い、国民の理解を前提として、医療情報の収集・整備と臨床研究等への利用が可能となり、医学・医療の向上に寄与する」を挙げる一方、ネットワーク化による医療情報の大量流出等のリスクをふまえ、プライバシー保護と情報セキュリティに関する対応策実施と、国民への説明の必要性を強調している12。厚生労働省は、これらの検討経緯や、2004年成立の「民間事業者等が行う書面の保存等における情報通信の技術の利用に関する法律」(平成16年法律第149号、e-文書法)への対応を踏まえ、2005年3月「医療情報システムの安全管理に関するガイドライン」初版を取りまとめ、その後、ITや個人情報保護に関する施策や技術動向等を踏まえて改定し、直近の改定(5.1版、2021年(令和3年)1月)では、サイバー攻撃の多様化・巧妙化、スマートフォンや各種クラウドサービス等の普及、各種ネットワークサービスの動向への対応に関する改定が行われた。
電子カルテシステムの普及状況では、2008年度は15%以下(一般病院14.2%、一般診療所14.7%)であり、2017年度でも5割に満たず(一般病院46.7%、一般診療所41.6%)、一般病院の病床規模別では200床未満の病院では4割に満たない(400床以上85.4%、200~399床64.9%、200床未満37.0%)。一方、医療保険のレセプト情報の電子化は2015年にほぼ完了したとされ、電子化された情報は、匿名化の上でレセプト情報・特定健診等情報データベース(NDB)として研究に利用され、2020年10月より民間事業者等を含めた提供が開始された。
PHRの実現については、前述の通り、2021年よりマイナンバーカードを用いて、薬剤情報、特定健診等情報、医療費通知情報の閲覧が可能となる予定である。
11 “Landspatientregisteret”(英:National Patient Register(NPR))
12 「本検討会の検討状況と基本姿勢」(厚生労働省「今後の医療情報ネットワーク基盤のあり方について 医療情報ネットワーク基盤検討会 最終報告」2.)より引用、抜粋
3.日本におけるヘルスケアサービスの状況13
ヘルスケアサービスの領域は、食、スポーツ、睡眠、住環境、まちづくり、観光、MaaS等の幅広い領域を含む14。ここでは、PHRに関連するサービスを中心に状況を示す。
13 本項に記載する製品サービスの情報は、調査日時点のWebサイト公開情報による。
14 例えば、運輸、通信、保険等の異業種が共同でサービスを提供する事例がある。『東京における「MaaS×健康応援」の取組みがスタートしました!』(プレスリリース)
3.1 バイタルデータ等に基づくサービス
バイタルデータ等に基づくサービスでは、利用者本人のバイタルデータ等をウェアラブルデバイスやスマートフォンのアプリ等を通じて収集し、収集したデータをもとにサービスを提供する。サービスの対象は、利用者本人、企業、健保、自治体等などである。収集されたデータは、継続的な管理、閲覧等を可能とする仕組みを通じて、PHRとして機能し得る。
(1)ウェアラブルデバイス
ウェアラブルデバイスによるサービスでは、デバイスを手首等に装着して歩数、心拍数、睡眠 等のバイタルデータを計測し、計測結果や履歴等を、デバイスに内蔵のアプリや、スマートフォン等の専用のアプリより確認することで、自身の状態を把握することができる。国内企業が提供するウェアラブルデバイスには、医療機器として承認されたウェアラブル血圧計15や、バイタルデータによりキャラクターを育成・進化させるウェアラブル端末型玩具16などがある。また、デバイスの装着は、手首に限定されず、チェストバンド型の心拍計や、衣料と一体型のデバイス17が存在する。
15 2019年12月国内発売。(プレスリリース)
16 2021年3月発売。(プレスリリース)
17 例えば、衣料品(インナーウェア)にセンサーを搭載した事例がある。
(2)スマートフォンのアプリ
スマートフォンのアプリによるサービスには、スマートフォン搭載のセンサーを利用して、バイタルデータ(例:歩数、睡眠の状態)を測定しアプリ上で計測結果や履歴等を確認する、利用者がスマートフォン等のカメラで撮影し登録したデータをもとにしたサービス(例:AIによるカロリー計算)を提供する、等がある。スマートフォン等のアプリに、利用者自身が計測したデータの入力を行う場合もある。ウェアラブルデバイスでは測定できない、あるいはアプリと連携できない機器で計測したバイタルデータであっても、専用アプリに入力管理機能があれば、手動で入力し、グラフ表示や時系列の把握ができる場合がある(例:通信機能のない体重計で計測したデータを、スマートフォンのアプリに入力し管理する。)。これらのバイタルデータの管理機能のほかに、アプリの目的(健康維持、ダイエット等)に応じた情報提供やSNS機能を提供する場合もある。
3.2 医療機関とのデータの共有
ウェアラブルデバイスやスマートフォン等のアプリを通じたサービスには、医療機関とのデータの共有を想定したものがある(生活習慣病の重症化予防や治療時において、自己管理や行動変容を支援する 等)。
生活習慣病の治療を支援するサービスでは、家庭用の血圧計、血糖値測定器などとアプリが自動連携してアプリ利用する生活習慣病患者のバイタルデータを管理し、データを医療機関と共有することが可能になる。
また、スマートフォンのアプリを含む製品が薬事承認、保険適用の上で、医師から患者に処方することも可能となった事例もある18。
治療の支援又は治療にアプリを使用する場合、患者、医療の双方が、データ共有のための環境を持つ必要があると考えられるが、アプリからデータを一般的なデータ形式(PDF)に書き出して共有する機能を持つ製品も存在する19。
18 株式会社CureAppのニコチン依存症治療のための製品は、製品の内容にスマートフォンのアプリを含み、2020年8月21日に薬事承認、2020年12月1日から保険適用された。
19 Apple社のウェアラブルデバイスに搭載されたアプリ(医療機器承認)では、「医師に渡すためPDFに書き出す」メニューがある。
3.3 診察等におけるデジタル技術活用
デジタル技術の活用を通じて診療等の課題解決を支援することは、EHRの推進や電子カルテの内容の充実を通じPHRの充実に寄与し得るため、ここで取り上げる。
(1)オンライン診療、オンライン健康医療相談
オンライン診療は、遠隔医療(情報通信機器を活用した健康増進、医療に関する行為)のうち、医師-患者間において、情報通信機器を通して、患者の診察及び診断を行い診断結果の伝達や処方等の診療行為を、リアルタイムにより行う行為をいう20。オンライン健康医療相談は、ここでは、遠隔医療のうち、医学的な判断を伴わない遠隔健康医療相談に該当するものを指す。遠隔健康医療相談は、医師又は医師以外の者が行うとされている21。
コロナ禍を背景に、オンライン診療、オンライン服薬指導を時限的に拡充する方針が示され、実施医療機関22は、全国で約16,000施設となった(2020年6月現在)。オンライン診療を支援するサービスは、医療機関に対し、オンライン診療の実施に必要なビデオチャット等のシステムを提供するほか、診療予約、決済、処方箋送信等の機能を提供する。患者側は、スマートフォンの専用アプリ等を通じてサービスを利用する場合が多い。サービスにより、提携薬局を募り、オンライン服薬指導、患者への薬の配送までをカバーする場合もある。また、電子カルテシステムと連携が可能な場合もある。
オンライン健康医療相談は、相談者が、スマートフォンのアプリ等を通じて、チャットやビデオ通話等で相談を行う。24時間365日対応、医師による回答等のサービスを定額制(条件内で何度でも利用可能)で提供する場合が多い。医師による回答については、相談に対応できる医師の診療科目や性別によりサービス差別化を図る場合がある。相談対応者の確保は、医師を募集する、相談専門スタッフを雇用、常駐させる等による。また、オンライン健康医療診断サービスに加えて、病院検索機能、病気等に関する検査申込と結果通知、セルフケア用品販売などのサービスを提供する場合もある。
オンライン診療、オンライン健康医療相談の運営会社には、ヘルスケア産業の他、情報通信業も参入している23。
20 遠隔医療、オンライン診療の定義は、「オンライン診療の適切な実施に関する指針」(厚生労働省、2018年3月(2019年7月一部改訂)より引用。
21 遠隔健康医療相談は、「オンライン診療の適切な実施に関する指針」(厚生労働省、2018年3月(2019年7月一部改訂)の「遠隔健康医療相談 (医師)」「遠隔健康医療相談 (医師以外)」の定義を参照。
22 実施医療機関は、「新型コロナウイルス感染症の拡大に際しての電話や情報通信機器を用いた診療等の時限的・特例的な取扱いについて(令和2年4月10日付事務連絡)」に基づく対応を行っている医療機関をいう。(厚生労働省「令和2年版厚生労働白書」第1章第1部3参照)
23 ヘルスケアテクノロジーズ株式会社(ソフトバンク株式会社グループ会社)は、オンライン健康医療相談サービス「HELPO」を提供。LINEヘルスケア株式会社は、オンライン健康医療相談サービス「LINEヘルスケア」(2019年12月)、オンライン診療サービス「LINEドクター」 (2020年11月)を提供。
(2)AIによる問診等の支援
AIによる患者への問診を支援するシステムでは、患者が診察前にタブレット端末等を通じて症状等を入力し、入力された内容は医学的な電子カルテの文章として生成され、病名等の候補も提示される。医療従事者の働き方改革に伴う業務の効率化に加え、コロナ禍においては、非接触問診による感染拡大防止の観点からも注目された。
4.個人の行動変容に資するPHRの活性化に向けた課題
現在、日本においては、EHRの前提となる電子カルテの普及に遅れがあるものの、マイナポータル連携を前提としたPHR利用のための環境整備が進みつつある。コロナ禍を通じてオンライン診療、オンライン健康相談の実施が進んだことは、電子カルテを含む医療の情報化全般を促進する動きといえる。また、企業、健保、自治体等が、データに基づくヘルスケアサービスを活用して従業者、組合員、住民等の健康管理を促すことも環境整備の一環といえる。
一方、健康管理は個人が自ら行う。個人がPHRを通じて健康管理を行う環境が整いつつある中、環境整備の成果には、社会保障費はもちろんのこと、QOL向上の観点からの評価が求められると考えられる。内閣府の調査によれば、健康のために行動しているかどうかと、自身の「健康状態」の満足度との関係をみると、男女とも行動している者の満足度が行動していない者の満足度に比べ高いとされている。調査における健康のための行動とは、運動習慣、バランスのとれた食事、ストレスをためない、十分な睡眠等であり、PHRは個人がこれらの健康のための行動を行うための意思決定に資することができる。PHRを通じた個人の行動変容が、QOL向上に貢献することが望ましい。
個人の行動変容に資するPHR活用を進める上で、現時点での主な課題と方策を以下にまとめる。
(1)個人単位でのPHR利用の促進
個人所有のウェアラブルデバイスやスマートフォンのアプリを通じて提供される、バイタルデータに基づくサービスは、個人が、企業等の所属する組織に縛られず個人単位で自発的に利用しやすいと考えられるが、これらのサービス提供者の直接の顧客は、主に企業、健保、自治体等の仲介者(B to B)であり、サービスの利用者本人(B to C)ではない。ヘルスケアサービス提供者(B to B、B to C)への独自のヒアリングでは、B to B、B to C双方の事業者より、B to Cにおけるマネタイズの難しさが挙げられた。この主な要因として、わが国における医療供給のフリーアクセス制を背景としたヘルスケアサービスに対する支出の低さが考えられる。「令和2年版消費者白書」(消費者庁)によれば、総務省「家計調査」からみた2019年における「二人以上の世帯(農林漁家世帯を含む。)」1世帯当たりの財・サービスへの支出の構成比のうち保険医療(サービスへの支出)は2.9%であり、交通(2.3%)、保健医療(商品への支出、2.3%)に次いで低い。
更に、個人におけるPHRの認知度は現状では低い状況といえる。厚生労働省、総務省、経済産業省の3省合同による「民間利活用作業班報告書」によれば、民間PHRサービス利用実態等について、個人を対象に実施したアンケート調査の結果、66.7%がPHRの名称について「全く知らない」と回答した(n=1,623、選択肢「1.全く知らない」~「9.よく知っている」のうち、「1.全く知らない」と回答した割合)。
個人単位でのPHR利用の促進に向けては、個人に対してPHRの有用性を訴求する主体となるヘルスケア産業のうちPHRサービス業界の育成が求められる。既に、民間において、団体の設立や、民間PHRサービス向けのガイドライン策定など、各種活動を開始する動きがあり、業界が形成されつつあると考えられる。
また、ヘルスケア産業以外の産業も、健康に関する個人情報の取扱いに着目している。情報銀行は、個人との契約等に基づき個人のデータを管理し、個人の指示又は予め指定した条件に基づきデータを第三者に提供する事業24である。情報銀行の認定基準等を定める「情報信託機能の認定に係る指針」25は、要配慮個人情報は認定対象外としてきたが、同指針Ver2.1(案)26では、バイタルデータ等は要配慮個人情報ではなく、同指針の対象であることが明記された。
これらの動きを通じて、個人の関心も高いバイタルデータに基づくサービス等を視野に入れた活動を進め、第三者認証等の仕組みを通じてサービスの質の向上を図ることにより、PHRサービスが、QOL向上に貢献し、個人のサービス支出に足るサービスであるという共通認識の形成に資することが期待される。
24 「情報通信白書 令和2年版」第1部第3章第3節 パーソナルデータ活用の今後(1)情報銀行の取組より引用。
25 情報銀行の認定について、2017年より総務省及び経済産業省が「情報信託機能の認定スキームの在り方に関する検討会」を設置、2018年に「情報信託機能の認定に係る指針ver1.0」を取りまとめた。また、当該指針に基づき、2018年より、民間団体が任意の認定制度を開始している(一般社団法人日本IT団体連盟情報銀行推進委員会「制度案内」参照)。
26 総務省及び経済産業省は、健康・医療分野の情報の取扱い等について「情報信託機能の認定に係る指針」の見直しを含めた検討を行い、見直し案を作成、意見募集(募集期間:2021年6月22日から2021年7月6日)した。
(2)PHRサービス業界に対する法規制への対応
医薬品業界やヘルスケア業界には、薬機法、景品表示法、独占禁止法、個人情報保護法、次世代医療基盤法等、提供する製品や役務により様々な法規制が適用される。これらの法規制はPHRサービス業にも適用される部分が多いと考えられる。今回独自に調査したヘルスケアサービス提供者28社のうち16社は既に個人情報や情報セキュリティに関する第三者認証を取得していた。これらの第三者認証には個人情報保護法への対応を含む認証基準を掲げるものも存在する。このことから、ヘルスケアサービス提供者が、認証取得を通じて、個人情報保護法等への対応を示す狙いがあると考えられる。しかしながら、独自のヒアリングを通じて、これからPHRサービスに参入しようとする事業者などから個人情報保護法も含めた法規制に対する不安の声も聞かれた。PHR業界の形成途上にある現状において、自社サービスの同業他社も多くはない。このため、自らのサービスに適用される法規制の情報も独自に収集分析し、対応している状況が想定される。
民間のサービス提供者が適切に法規制への対応を行うためには、ヘルスケアサービスの業態と適用される法規制との関係を整理し、留意事項等をわかりやすく示すガイドラインが必要と考えられる。既に民間の取組み事例27もあり、今後もこのような取組みが、更に加速することが期待される。
27例えば、ヘルスケアIoTコンソーシアム法制度・標準化部会では、弁護士を中心に、産業界、消費者庁等が参加し、へルスケアアプリの表示について、景品表示法等の関連法規をふまえたガイドラインを策定中である。
ヘルスケアIoTコンソーシアム 活動
参考資料
- 内閣府「国民生活に関する世論調査(令和元年6月調査)」(2021年6月に利用)
- 厚生労働省ホームページ掲載「日本の健診(検診)制度の概要」
- 厚生労働省「令和元年国民生活基礎調査」統計表をもとに数値を作成。(2021年6月に利用)
- 経済産業省「ヘルスケアサービスガイドライン等のあり方」(2019年4月12日)
- 「やさしく知りたい先端科学シリーズ5 デジタルヘルスケア」(武藤正樹監修、遊間和子著、創元社、2020年)Chapter2 ヘルスケアで進むデジタル化のインパクト
- 健康・医療戦略推進本部ホームページ掲載「健康・医療戦略」
- 健康・医療戦略推進本部 決定資料
- 首相官邸ホームページ掲載「これまでの成長戦略について」
- 内閣府ホームページ掲載「経済財政諮問会議の取りまとめ資料・政策の実施状況」
- 厚生労働省「医療等分野における番号制度の活用等に関する研究会」報告書(2015年12月10日)
- 厚生労働省「医療介護分野の⼯程表(イメージ)」(2017年1月12日開催、第1回データヘルス改革推進本部 資料2)
- 厚生労働省「医療等分野における識別子の仕組みについて」(医療等分野情報連携基盤検討会、2018年8月)
- 厚生労働省「今後のスケジュールについて」(2019年10月10日、第3回医療等分野情報連携基盤検討会 資料5)
- 厚生労働省「国民・患者視点に立ったPHRの検討における留意事項」(国民の健康づくりに向けたPHRの推進に関する検討会、2019 年11月20日)
- 厚生労働省「新たな日常にも対応したデータヘルスの集中改革プランについて」(2020年7月30日開催、第7回データヘルス改革推進本部 資料1)
- 総務省、厚生労働省、経済産業省「民間PHR事業者による健診等情報の取扱いに関する基本的指針」(令和3年4月)
- 「デジタル社会の実現に向けた重点計画」(2021年6月18日閣議決定)
- 総務省「平成25年版情報通信白書」第2章第1節(3) 電子政府推進にかかる諸外国の動向(2021年6月25日に利用)
- デンマークデジタル庁 “15 years of digital strategies”(“Digital Strategy 2016-2020” p.13)
- デンマークデジタル庁ホームページ掲載 “Tidligere fællesoffentlige digitaliseringsstrategier”
- DANMARKS STATISTIK “English summary”(“It-anvendelse i befolkningen 2020”p.45)
- 内閣府ホームページ掲載「マイナンバー法成立までの経緯」
- 内閣府ホームページ掲載「マイナポータルでできること」
- 内閣府、総務省、厚生労働省リーフレット「マイナンバーカードが健康保険証として利用できるようになります!」
- 総務省ホームページ掲載「マイナンバーカード交付状況について」
- MedCom “The history of the Danish Health Care Data Network” (“MedCom2 in print”, 1999年12月)
- MedComホームページ掲載 “Projekter og aktiviteter”
- 厚生労働省ホームページ掲載「我が国の医療保険について」
- 厚生省「診療録等の電子媒体による保存について」(1999年4月22日)
- 厚生労働省「診療録等の保存を行う場所について」(2002年3月29日)
- 厚生労働省「今後の医療情報ネットワーク基盤のあり方について医療情報ネットワーク基盤検討会最終報告」(2004年9月30日)
- 厚生労働省「医療情報システムの安全管理に関するガイドライン 第5.1版」(2021年1月)
- 厚生労働省「電子カルテシステム等の普及状況の推移」
- 厚生労働省「平成29年度 厚生労働白書」第1部第3章第3節1健康・医療・介護分野のICT化の取組み(5) 医療分野のICT化の基盤整備(2021年6月に利用)
- 厚生労働省ホームページ掲載「匿名レセプト情報・匿名特定健診等情報の提供に関するホームページ」
- 厚生労働省「オンライン診療の適切な実施に関する指針」(2018年3月(2019年7月一部改訂))
- 「新型コロナウイルス感染症緊急経済対策 ~国民の命と生活を守り抜き、経済再生へ~」(2020(令和2)年4月7日閣議決定、2020年4月20日一部変更)
- 厚生労働省「令和2年版厚生労働白書」第1章第1部3 新型コロナウイルス感染症の感染拡大がもたらしたオンライン化(2021年6月に利用)

一般財団法人日本情報経済社会推進協会(JIPDEC)
電子情報利活用研究部 主査 上河辺 康子
- ヘルスケアサービスにおけるデータ利活用に関する調査
- 企業情報化動向調査
- JIS Q 15001原案作成団体事務局 など
■協会外の主な活動
‐プライバシーマーク主任審査員
‐プライバシーマーク審査基準委員(保健医療福祉分野)
‐ヘルスケアIoTコンソーシアム部会員